[mt_tabs style=“vertical“]
[mt_tab title=“Definition“]
[mt_lineheader size=“4″]Osteoporose[/mt_lineheader]
Eine Osteoporose ist eine Erkrankung des gesamten Skeletts, die mit einem Verlust an Knochensubstanz und einem erhöhten Bruchrisiko einhergeht.
Aber: Nicht jede mit einer verminderten Knochendichte einhergehende Störung des Knochenstoffwechsels wird mit Bewegung, Calcium, Vitamin D und verschiedenen Osteoporosemedikamenten behandelt. Eine Behandlung darf prinzipiell erst nach der so genannten Basis-Labordiagnostik zum Ausschluss anderer Ursachen für eine verminderte Knochendichte erfolgen.
Darum: Die Diagnose einer Osteoporose stellt nicht allein ein Meßgerät mit einem Computer daran, sondern ein osteologisch geschulter Arzt, der sich gut in der Differentialdiagnostik auskennt. Das Bedienen eines Knochendichtemessgerätes reicht nicht aus, um Osteoporosepatienten zu behandeln.
Darum: Die Diagnose einer Osteoporose stellt nicht allein ein Meßgerät mit einem Computer daran, sondern ein osteologisch geschulter Arzt, der sich gut in der Differentialdiagnostik auskennt. Das Bedienen eines Knochendichtemessgerätes reicht nicht aus, um Osteoporosepatienten zu behandeln.
Unser Download-Bereich enthält die Zusammenfassung einiger unserer Osteoporose-Vorträge.
[/mt_tab]
[mt_tab title=“(FAQ) (häufige Fragen)“]
[mt_lineheader size=“4″]Häufige Fragen zur Osteoporosediagnostik und -therapie (FAQ)[/mt_lineheader]
[mt_toggle title=“Was ist eine Osteoporose?“]Nach den Leitlinien der entsprechenden Fachgesellschaften handelt es sich bei einer Osteoporose um eine durch eine verminderte Knochendichte charakterisierte Skeletterkrankung mit erhöhtem Bruchrisiko. Diese Definition ist im Gegensatz zu früheren Festlegungen rein auf messtechnische Gegebenheiten sowie das Frakturrisiko abgestellt. Nachteilig erweist sich dabei, dass oft die Diagnosestellung dieser Erkrankung sowie die verschiedenen Ursachen (sogenannte Differentialdiagnosen) nicht mehr berücksichtigt werden. Die Kenntnis der Ursachen bestimmt letztendlich die speziellen, den Knochenstoffwechsel beeinflussende Therapieformen.[/mt_toggle]
[mt_toggle title=“Wie werden Osteoporosepatienten behandelt?“]Das lässt sich so enfach nicht beantworten, da jeder Mensch mit einer Osteoporose eine individuelle Erkrankung hat. Ganz wichtig ist, dass eine Osteoporosebehandlung erst dann begonnen werden darf, wenn eine sogenannte Differentialdiagnostik, d.h. die Ursachensuche durchgeführt worden ist. Ansonsten kann es sein, dass irgendwelche den Knochen betreffende Erkrankungen, die gar nichts mit einer Osteoporose im engeren Sinne zu tun haben, übersehen werden und damit dem Patienten durchaus auch erheblicher Schaden zugefügt werden kann.[/mt_toggle]
[mt_toggle title=“Was bewirken Bisphosphonate?“]Sogenannte Bisphphosphonate sind Medikamente, die vorwiegend dann eingesetzt werden, wenn der Knochen bei einer Osteoporose eine zu starke Abbauaktivität besitzt. Diese Abbauaktivität wird gebremst. Langfristige Einnahmen derartiger Medikamente sind nur unter Kontrolle eines diesbezügich erfahrenen Arztes sinnvoll.[/mt_toggle]
[mt_toggle title=“Wie wird eine Osteoporose nachgewiesen?“]Am besten mit einem standardisierten Verfahren wie der DXA-Methode (auch: „DEXA“-Methode). Dabei handelt es sich um ein Röntgenverfahren mit zwei punktförmigen Strahlen unterschiedlicher Energie. Die Strahlenbelastung dieser Messung liegt bei etwa dem 300stel einer konventionellen Röntgenaufnahme und ist deswegen vernachlässigbar.[/mt_toggle]
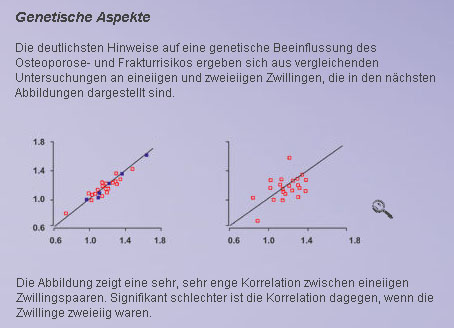
[mt_toggle title=“Ist eine Osteoporose vererbbar?“]Es scheint erbliche Faktoren zu geben, die die Entwicklung einer Osteoporose begünstigen. Das heißt aber nicht, dass man deswegen beim einzelnen Patienten mit Verdacht auf eine Osteoporose auf eine entspechende Diagnostik oder auf vorbeugende Maßnahmen verzichten kann.[/mt_toggle]
[mt_toggle title=“Wie wird Calcium dem Körper am besten zugeführt?“]Die Calciumaufnahme über die Nahrung (Milchprodukte, calciumhaltiges Mineralwasser) hat die besten Aufnahmeeigenschaften und die geringsten Nebenwirkungen. Es ist dabei darauf zu achten, dass das Vitamin D (begünstigt die Calciumaufnahme aus dem Darm) in ausreichender Menge vorhanden ist.[/mt_toggle]
[mt_toggle title=“Bekommen auch Männer eine Osteoporose?“]Allerdings, insbesondere bei falscher Ernährung, unter Einfluss von Alkohol, Bewegungsmangel oder zu niedrigem Testosteron (wird durch Übergewicht mit beeinflusst) lässt sich bei vielen Männern eine Osteoporose nachweisen, die behandlungsbedürftig ist.[/mt_toggle]
[/mt_tab]
[mt_tab title=“Knochendichtemessung“]
[mt_lineheader size=“4″]Knochendichtemessung[/mt_lineheader]
[mt_one_half] In unserer Praxis wird die Knochendichte mit dem weltweit anerkannten Standard der DXA-Methode (auch DEXA) gemessen, bei der zwei punktförmige Röntgenstrahlen bestimmte Skelettregionen abtasten und daraus den sogenannten Apatitgehalt errechnen. Diese Messungen sind im Wirbelsäulenbereich und am Oberschenkelhals durch Normwerte gesichert und gelten derzeit besonders für Verlaufsbeurteilungen als als am besten geeignete Methode. Das Gerät muss täglich kalibriert werden, um die Reproduzierbarkeit der Messergebnisse zu gewährleisten. Nur Messungen mit dieser Methode sind zulässig, wenn es um die Bestimmung der sogenannten T-Werte, d.h. der Abweichung vom Normalbereich mit ermittelten Bruchrisiken geht. [/mt_one_half] [mt_one_half_last] 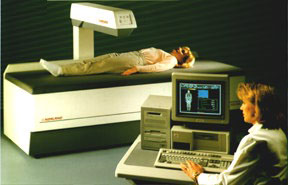 [/mt_one_half_last] Die computertomographischen Messmethoden (oft irreführend als „CTXA“ bezeichnet) haben außer einer deutlich höheren Strahlenbelastung das Problem, dass die sich hier ergebenden T-Werte nicht in Hinblick auf das Bruchrisiko validiert sind. Viele Geräte sind zudem mit einer veralteten Auswertemethode ausgestattet, die oft erheblich zu niedrige Werte misst. Diese Methode erkennt man daran, dass im CT-Befund kein Wert für den äußeren Schalenknochen (Compacta) angegeben wird. Nochmal: Es reicht keinesfalls zur Diagnosestellung einer Osteoporose aus, einfach nur die Knochendichte mit einer x-beliebigen Methode zu messen!
[/mt_one_half_last] Die computertomographischen Messmethoden (oft irreführend als „CTXA“ bezeichnet) haben außer einer deutlich höheren Strahlenbelastung das Problem, dass die sich hier ergebenden T-Werte nicht in Hinblick auf das Bruchrisiko validiert sind. Viele Geräte sind zudem mit einer veralteten Auswertemethode ausgestattet, die oft erheblich zu niedrige Werte misst. Diese Methode erkennt man daran, dass im CT-Befund kein Wert für den äußeren Schalenknochen (Compacta) angegeben wird. Nochmal: Es reicht keinesfalls zur Diagnosestellung einer Osteoporose aus, einfach nur die Knochendichte mit einer x-beliebigen Methode zu messen!
Unser Download-Bereich enthält die Zusammenfassung einiger unserer Osteoporose-Vorträge.
[/mt_tab]
[mt_tab title=“Allgemeine Therapie“]
[mt_lineheader size=“4″]Basis-Therapie Bewegung[/mt_lineheader]
[mt_four_fifth]Wer eine Osteoporose hat, darf auf keinen Fall denken, dass jetzt nur noch der Fernsehsessel übrigbleibt:
Im Gegenteil, eine der wichtigsten Massnahmen bei der Behandlung der Osteoporose ist die Bewegung. Durch den Zug und Druck der Muskeln und Sehnen am Knochen werden die Zellen innerhalb des Knochens dazu angeregt, Calcium an den richtigen Stellen einzubauen.
Es haben sich aus diesem Grund bei vielen Sportvereinen, Verbänden, Krankenkassen und Volkshochschulen Osteoporose-Gymnastikgruppen gebildet, die auch dem Untrainierten helfen, Bewegungsformen zu finden, mit denen er seinen Knochen fit halten kann.
[/mt_four_fifth]
[mt_one_fifth_last] [/mt_one_fifth_last]
[/mt_one_fifth_last]
[mt_lineheader size=“4″]Calcium und Vitamin D[/mt_lineheader]
[mt_four_fifth]
Calcium ist das fünfthäufigste Element der Erdkruste, es läßt sich nicht vom Körper selbst herstellen und auch nicht in Form hochverdünnter Substanzen zuführen. Der Mensch und sein Skelett haben je nach individuellem Calciumverlust und -abbau einen Calciumbedarf von etwa 1000 bis 1500 mg pro Tag. Um dieses Calcium mit der Nahrung aufnehmen zu können, benötigt der Darm Vitamin D (ca 1000 – 2000 so genannte Internationale Einheiten pro Tag).
Download eines Vortrags von Dr. Beyer zu Osteoporose und Ernährung…
[/mt_four_fifth]
[mt_one_fifth_last]

[/mt_one_fifth_last]
Den Bedarf an Calcium kann man meist über die Ernährung decken (s. unten), das Vitamin D (welches zum Beispiel durch Sonneneinstrahlung in der Haut gebildet wird), ist recht häufig zu niedrig. Vitamin D (als sogenanntes Vitamin D3) ist recht preisgünstig im Handel erhältlich, sollte aber nur nach Rücksprache mit dem osteologisch erfahrenen Arzt eingenommen werden.
Eine 2008 im British Medical Journal erschienene Studie (PDF 170 KB) zeigte, dass die Calciumaufnahme in Form von so genannten Nahrungsergänzungsmitteln bei älteren Frauen zu einem etwas höheren Risiko für Gefäßerkrankungen führt. Damit wird unsere seit vielen Jahren gegebene Empfehlung zur Calciumaufnahme über Mineralwässer (mehr…) und Milchprodukte unterstützt („…mehr Calcium über die Ernährung – weniger Herzinfarkte…“).
Link zu unseren Calciumtabellen: Nicht überall, wo 500 mg draufsteht, sind auch 500 mg drin! Die aktualisierten Tabellen können Sie jetzt als PDF-Datei downloaden:
[mt_one_third]
[/mt_one_third]
[mt_one_third]
[/mt_one_third]
[mt_one_third_last]
[/mt_one_third_last]
Link zum Mineralienrechner der Fa Gerolsteiner
[mt_lineheader size=“4″]Knochenbrüche vermeiden (Sturzprophylaxe)[/mt_lineheader]
Zur Prophylaxe von Knochenbrüchen eignen sich folgende Maßnahmen:
- Erhalten der Koordination und Muskelkraft durch regelmäßige Übungen und viel Bewegung
- Entsorgen von Teppichkanten, scharfkantigen Möbelecken und sonstigen Fallen in der Wohnung
- ggf. Anlegen eines Hüftprotektors (schützende Schalen um die Oberschenkel/Hüftregion zur Vermeidung von Oberschenkelhalsbrüchen, hat sich als hochwirksame Maßnahme erwiesen)
Unser Download-Bereich enthält die Zusammenfassung eines unserer Osteoporose-Vorträge
[/mt_tab]
[mt_tab title=“Medikamente“]
[mt_lineheader size=“4″]Spezielle medikamentöse Therapie[/mt_lineheader]
Nach Ausschöpfung der allgemeinen Maßnahmen und prinzipiell erst nach der so genannten Basis-Labordiagnostik zum Ausschluss anderer Ursachen für eine verminderte Knochendichte stehen verschiedene Medikamente zur Verfügung, die den Knochenstoffwechsel beeinflussen.
Dazu sollte man Folgendes wissen: Knochen besteht nicht aus toter Substanz, innerhalb von ca 3 -5 Jahren erfolgt ein kompletter Umbau des Skeletts, um langfristig die Stabilität und Elastizität zu sichern. Es gibt unterschiedliche Zellsysteme, die je nach Anforderung unterschiedlicher Belastung entweder für den Knochenabbau oder den -aufbau zuständig sind. Daher kann eine Verminderung der Knochenmasse entweder durch einen zu starken Abbau („high turnover“, „fast looser“) oder durch einen zu langsamen Aufbau („low turnover“) verursacht werden. Zusätzlich finden auf der zellulären Ebene Wechsel zwischen diesen Zuständen statt.
In Kenntnis dieser Mechanismen lassen sich Osteoporosemedikamente grob in zwei Gruppen einteilen:
| Antiresorptive Substanzen (hemmen den Knochenabbau) |
Osteoanabole Substanzen (stimulieren den Knochenaufbau) |
|---|---|
| Calcitonin (heute nicht mehr gebräuchlich) |
Fluoride (heute nicht mehr gebräuchlich) |
| Östrogene | |
| Antiöstrogene (SERM) |
Strontium (nicht mehr gebräuchlich) |
| Bisphosphonate (1mal/Woche oder als Infusion) |
Parathormon (täglich als Spritze subcutan) |
| Denosumab (seit Mitte 2010 auf dem Markt) |
Sclerostin-Antagonisten (kurz vor der Zulassung) |
In dieser Aufstellung stellen unter anderem die RANK-Ligand Inhibitoren (Denosumab, Prolia(R)) dar, die über einen anderen Ansatz als die Bisphosphonate die Zahl der funktionstüchtigen Osteoklasten sehr weitgehend vermindern. In den letzten Jahren sind immer wieder Nebenwirkungen durch die Verminderung der Knochenzellaktivitäten insbesondere bei den Bisphosphonaten und beim Denosumab diskutiert worden, die allerdings überweigend bei Indikationen auftreten, die eine sehr viel höhere Dosierung dieser Medikamente erforderlich machen. Dazu eine Stellungnahme des Dachverbandes der Deutschsprachigen Osteologischen Dachverbände (DVO) und eine S3-Leitlinie der Zahnärztlich Wissenschaftlichen Gesellschaften (AWMF).
Die letzte Entwicklung besteht in den Sclerostin-Antagonisten („Romosozumab“), mit sich denen insbesondere im Vergleich zu den in Tablettenform dargereichten Bisphosponaten deutliche Verminderungen der Knochenbruchzahlen bei Hochrisiko-Patient(inn)en erzielen lassen. Die Zulassung wurde noch verzögert durch das Auftreten von Komplikationen in den Zulassungsstudien aus dem Herz- und Gefäßbereich. Es kann jedoch innerhalb der ersten Hälfte des Jahres 2019 mit einer Zulassung in Deutschland gerechnet werden.
Wir werden diese Entwicklungen sorgfältig beobachten und sicher nicht zu den Ersten gehören, die auf den neuen medikamentösen Zug „aufspringen“. Auch wenn von Herstellerseite schon in den Praxen und Osteoporose-Selbsthilfegruppen emsig Werbung gemacht wird, müssen Medikamente, die so deutlich in den Knochenstoffwechsel eingreifen, nicht bei jedem Patienten eine positive Wirkung entfalten. Osteoporose-Patienten, bei denen der Knochenstoffwechsel schon stark erhöht ist, profitieren unserer Meinung nach weiterhin eher von antiresorptiven , das heißt die Osteoklasten hemmenden Therapieformen.
Der differenzierte Einsatz dieser teilweise hochwirksamen Medikamente erfordert beim Arzt genaue Kenntnisse über deren Wirkungsmechanismus, mögliche Risiken und Nebenwirkungen und das Zusammenspiel mit Nahrungsmitteln und anderen Medikamenten. Darüber hinaus kommt es dem Therapieerfolg zugute, wenn mögichst viele Informationen über die momentane Aktivität der aufbauenden Zellen (sog. Osteoblasten) und deren Gegenspieler (Osteoklasten) vorhanden sind.
[/mt_tab]
[mt_tab title=“Vitamin D-Hormon“]
[mt_lineheader size=“4″]Vitamin D[/mt_lineheader]
Seit langer Zeit ist im Zusammenhang mit der Behandlung der Osteoporose die Rede von Vitamin D. Was hat es mit dieser Substanz auf sich?
Vitamin D ist ein Hormon, welches zunächst als Vorstufe durch Sonneneinstrahlung in der Haut gebildet wird. Die eigentlich wirksame Form des Vitamin D, das „1,25 (OH)2 Vitamin D3“, entsteht in den Nieren unter Mitwirkung des Nebenschilddrüsenhormons (Parathormon oder PTH). Vitamin D stimuliert die Aufnahme von Calcium aus dem Darm. Der Regulationsmechanismus läuft so ab, dass bei einem Mangel an Calcium im Blut mehr Parathormon ausgeschüttet wird, welches wiederum die Bildung des wirksamen Vitamin D aus der Vorstufe begünstigt.
[mt_three_fourth]
Dazu einige Besonderheiten:
- Ein großer Anteil der Bevölkerung hat (trotz oft ausreichender Sonneneinwirkung auf die Haut) zu niedrige Vitamin-D-Spiegel, insbesondere ältere Menschen.
- Auch die Aktivität der im Knochen arbeitenden Zellen (Osteoblasten und Osteoklasten) wird vom Vitamin D beeinflusst.
- Ein schwerer Vitamin D-Mangel führt zu einer besonderen Form des Knochenschwundes, der Osteomalazie.
- Niedrige Vitamin D-Spiegel begünstigen eine Überproduktion der Nebenschilddrüsen, die dann eine vermehrte Calciummobilisation aus dem Skelett induzieren.
- Die Gabe von Vitamin D gehört zur Basistherapie einer Osteoporose, sollte aber mit dem behandelnden Arzt abgesprochen werden.
- Vitamin D wird als fettlösliche Substanz am besten zur Mahlzeit eingenommen.
- Bei niedrigen Vitamin-D-Spiegeln scheint der Glucose- bzw. Zuckerstoffwechsel negativ beeinflusst zu werden (aus bislang ungeklärter Ursache)
- Vitamin D-Rezeptoren finden sich in vielen Zellen des menschlichen Körpers, es sind bis jetzt noch nicht alle diesbezüglichen Funktionen restlos erklärt (Muskelkoordination, Infektanfälligkeit, Immunsystem, Tumorgenese?).
[/mt_three_fourth]
[mt_one_fourth_last]


[/mt_one_fourth_last]
[mt_highlight]WICHTIG:[/mt_highlight] Vitamin D ist kein Nahrungsergänzungs- oder gar Anti-Aging-Mittel, sondern ein für den Knochen wichtiges Hormon, das zum therapeutischen Repertoire des erfahrenen Osteologen gehört.
[/mt_tab]
[mt_tab title=“Knochenstoffwechsel“]
[mt_lineheader size=“4″]Knochenstoffwechsel[/mt_lineheader]
Unser Skelett besteht aus einem Material, welches in genialer Weise eine hohe Festigkeit und Elastizität mit einem geringen Eigengewicht verbindet. Diese Eigenschaften, die bisher bei keinem künstlichen Baustoff über eine so lange Zeit aufrecht erhalten werden konnten, lassen sich nur durch die Fähigkeit zu einem permanenten An- und Abbau erzielen. Beim Knochen geht es um das so genannte „bone remodelling“, was sich am ehesten mit „Knochenneuformation“ übersetzen läßt. Der ständige Umbau bewirkt, dass unser Skelett ca alle fünf bis zehn Jahre komplett erneuert wird. Dafür muss der Mensch allerdings auch etwas tun: Wir benötigen nicht nur entsprechende Bausubstanzen wie Calcium und Vitamin D, sondern auch Druck- und Zugkräfte auf den Knochen, d.h. ausreichende Bewegungsaktivitäten.
Wie werden diese Umbauvorgänge nun im Einzelnen gesteuert?
[mt_one_half]
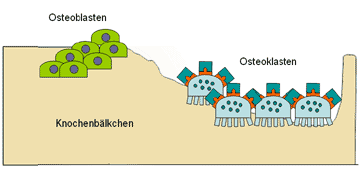
Im Knochen existieren Zellen, die den Abbau bewerkstelligen (Osteoklasten), und Zellen, die für den Wiederanbau zuständig sind (Osteoblasten). Auf der nebenstehenden Grafik ist vereinfacht dargestellt, dass zunächst die Osteoklasten mit dem Abräumen von Knochenmaterial an den Knochenbälkchen beginnen (rechte Seite). Sie besitzen einen Bürstensaum am knochenseitigen Ende. Ihnen folgen die Osteoblasten (links im Bild) mit der Anbauaktivität. Ein solcher Vorgang dauert vom Beginn des Abbaus bis zum vollständigen Wiederaufbau von funktionsfähigem Knochen etwa drei Monate. Verschiedene Medikamente greifen in dieses System ein.
[/mt_one_half]
[mt_one_half_last]

[/mt_one_half_last]
[mt_one_half]
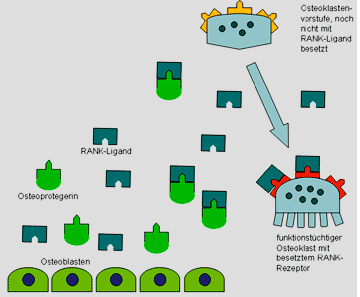
In den letzten Jahren hat man besser verstanden, wie die Steuerung der Zellaktivitäten vor sich geht: Die Osteoblasten produzieren sowohl einen Aktivator der Osteoklasten (RANK-Ligand) als auch einen Schutzfaktor des Knochens, das Osteoprotegerin, welches den Aktivator abfängt (bindet) und außer Funktion setzt. RANK-Ligand bewirkt eine Umwandlung der Osteoklasten-Vorstufen in die funktionstüchtigen Osteoklasten, die erst so in der Lage sind, Knochen abzubauen.
Äußere Faktoren können das Verhältnis von RANK-Ligand und Osteoprotegerin beeinflussen:
Östrogene, Calcium und Bewegung begünstigen unter vielen anderen Faktoren das schützende Osteoprotegerin. Cortison, Parathormon aus der Nebenschilddrüse sowie entzündliche Veränderungen (z. B. Rheuma) hingegen führen zu vermehrtem RANK-Ligand.
[/mt_one_half]
[mt_one_half_last]

[/mt_one_half_last]
Umgekehrt wird durch die Osteoklastentätigkeit ein Gewebefaktor (TGF-ß) freigesetzt, der wiederum die Osteoblasten zur Mehrarbeit stimuliert.
Diese Aufzählungen bzw. Erklärungen sind stark vereinfacht, geben jedoch einen Eindruck von der Komplexizität der Regulation.
[/mt_tab]
[mt_tab title=“Calciumtabletten“]
[mt_lineheader size=“4″]Calcium…[/mt_lineheader]
…ist nicht nur das fünfthäufigste Element der Erdkruste, sondern auch ein wichtiger Bestandteil unseres Skelettsystems. Es muss dem Menschen unter Mitwirkung des Vitamin D von außen zugeführt werden. Diese Zufuhr lässt sich nicht durch eine körpereigene Synthese oder Calcium in hochprozentigen Verdünnungsreihen ersetzen (wie zum Beispiel in homöopathischen Medikamenten). Dazu können Sie hier die Zusammenfassung eines Vortrags von Dr. Mathias Beyer downloaden. Außerdem stellen wir an dieser Stelle Listen mit Aufstellung des Inhalts von Mineralwässern, Nahrungsmitteln und Medikamenten zur Verfügung.
Bei der Aufnahme von Calcium in medikamentöser Form gilt es zu beachten, dass in einigen Studien Risiken der Entwicklung von Nierensteinen und Gefäßschäden im Vergleich zur Aufnahme durch die Nahrung nachgewiesen werden konnten (1997, 2008).
[mt_one_third]
[/mt_one_third]
[mt_one_third]
[/mt_one_third]
[mt_one_third_last]
[/mt_one_third_last]
[/mt_tab]
[mt_tab title=“Männer“]
[mt_lineheader size=“4″]Die Osteoporose des Mannes[/mt_lineheader]
[mt_two_third]
Nicht nur Frauen, auch Männer können unter Osteoporose leiden:
Früher wurde eine Osteoporose vorwiegend als Erkrankung der Frau angesehen. das ist mittlerweile anders. Als Ursachen männlicher Osteoporoseformen kommen in Betracht:
- Bewegungsmangel, Vitamin D-Mangel
- Alkohol-, Nikotinkonsum
- Testosteronmangel, insbesondere beim Klinefelter-Syndrom
- Cortisontherapie bei Asthma- oder Rheumapatienten
- Leber- oder Nierenschwäche, Diabetes mellitus
- bösartige Knochen- oder Prostataerkrankungen
- Schilddrüsenfunktionsstörungen
- Extremsport, Untergewicht, einseitige Ernährung
- usw.
Dabei ist natürlich auch hier zu beachten, dass die Messung einer niedrigen Knochendichte alleine noch nicht zur Diagnosestellung einer Osteoporose führen darf. Es erfordert den in osteologischer Differentialdiagnostik geschulten Arzt, hier die sogenannten sekundären Osteoporosen, ggf. auch seltene bösartige Erkrankungen u.a. herauszufinden. Besonders aufzuführen ist dabei das so genannte Klinefelter-Syndrom, eine männliche Chromosomenstörung, die unbehandelt zu den typischen Zeichen des Testosteronmangels und fast immer zu einer Osteoporose führt.
[/mt_two_third]
[mt_one_third_last]


[/mt_one_third_last]
[mt_lineheader size=“4″]Therapie ?[/mt_lineheader]
Es ist nicht immer einfach, nach der Erkennung der Erkrankung bei Männern eine sinnvolle Therapie zu finden. So genannte sekundäre Ursachen müssen beseitigt werden, die Versorgung mit Calcium und Vitamin D ist zu gewährleisten (falls keine medizinischen Gründe dagegen sprechen). Die meisten den Knochenstoffwechsel hochwirksam beeinflussenden Medikamente sind mittlerweile in Deutschland auch für Männer zugelassen (seit September 2012 auch Strontiumranelat). Vortrag von Dr. Beyer zu diesem Thema als Download…
[/mt_tab]
[mt_tab title=“Klinefelter-Syndrom“]
[mt_lineheader size=“4″]Klinefelter-Syndrom und Osteoporose:[/mt_lineheader]
Als besondere Form eines (angeborenen) Testosteronmangels gilt eine Chromosomenveränderung, bei der nicht der normale Satz von 46 Chromosomen, sonndern eine Form mit 47 Chromosomen mit einem überschüssigen X-Chromosom vorliegt („XXY“). Jeder 500. Mann in Deutschland besitzt das überschüssige X-Chromosom. Von den damit betroffenen ca 80.000 Jungen und Männern sind bisher nur etwa 10% erkannt und diagnostiziert. Der Testosteronmangel macht sich oft erst nach der Pubertät bemerkbar und führt unbehandelt zu einem Leistungsverlust, Erektionsstörungen, Libidomangel, Osteoporose usw. Die Diagnose des Klinefelter-Syndroms bedeutet nicht, dass der Betroffene deswegen weniger „männlich“ ist oder dass die Lebenserwartung damit geringer wäre. Der Mangel an Testosteron lässt sich mittlerweile recht problemlos ausgleichen, die Störung der Hodenfunktion mit kleinen Hoden und gestörter Spermienherstellung ist allerdings nicht zu reparieren.
Bis vor ca 10 Jahren hat man nach Diagnosestellung deswegen davon ausgehen müssen, dass die Klinefelter-Patienten notwendigerweise unter einer nicht behandelbaren Kinderlosigkeit leiden. Diese Prognose konnte durch moderne Verfahren der Spermiengewinnung und anschließenden künstlichen Befruchtung einer weiblichen Eizelle zumindest in vielen Fällen geändert werden.
Es existieren überhaupt recht viele Fehlinformationen über das Klinefelter-Syndrom nicht nur in der Bevölkerung, sondern auch bei Ärzten. Ausführliche Informationen gibt es zum Beispiel bei der Deutschen Klinefelter-Syndrom Vereinigung e.V., die sich in besonderem Maße für die Aufklärungsarbeit bei Patienten und Ärzten einsetzt. In einigen Städten der Bundesrepublik existieren mittlerweile Selbsthilfegruppen, deren Mitglieder mit Rat und Tat zur Seite stehen. Es gibt viele Informationen für Betroffene, aber auch für Eltern und (ganz wichtig!) für werdende Eltern eines Jungen mit Klinefelter-Syndrom. Gerade wegen der oft bestehenden Unsicherheit von Patienten und Ärzten bezüglich der Klinefelter-Problematik sind solche Aktivitäten unterstützenswert.
[/mt_tab]
[mt_tab title=“DVO-Leitlinien“]
[mt_lineheader size=“4″]Leitlinien als Goldstandard des Umgangs mit Osteoporosepatienten?[/mt_lineheader]
Nach jahrelanger Diskussion über die Frage, wie denn nun eine Osteoporose zu behandeln sei, entstand um die Jahrtausendwende der Dachverband der deutschsprachigen wissenschaftlichen osteologischen Gesellschaften (DVO). Die Ziele waren und sind unter anderem (Zitat der Webseite des DVO):
- die Erforschung des Kalzium- und Knochenstoffwechsels sowie der Knochen- und Gelenkerkrankungen
- die Optimierung der Prävention, der Diagnostik und der Therapie osteologischer Erkrankungen in den deutschsprachigen Ländern auf dem Boden einer wissenschaftsbasierten Medizin
- die Fort- und Weiterbildung sowie die umfassende Qualitätssicherung in der Osteologie
Der DVO-Vorstand bzw. der wissenschaftliche Beirat hat sich seit 2005 die Mühe gemacht, die derzeit relevante Literatur zur Osteoporose zu sichten und danach Leitlinien zur Diagnostik und Therapie heraus zu geben. Wer sich in dieser Weise einmal mit Wissenschaft und Forschung beschäftigt hat, kann beurteilen, welche Mühe hinter solch einem Vorhaben steckt. Es ergaben sich bereits 2006 Leitlinien in einer ausführlichen Langfassung, einer übersichtlicheren Kurzfassung und einer stichwortartig angelegten „Kitteltaschenversion“. Die jetzt erschienene Version von 2014 ist ebenfalls als Lang- und Kurzfassung erhältlich. Die Leitlinien 2009 wurden zusätzlich als Patientenversion 2009 erarbeitet.
Zur Fassung von 2006, die unseres Erachtens gerade im Bereich der Therapieindikation der Osteoporose einige Fallstricke bietet, haben wir damals einen Kommentar veröffentlicht.
Außerdem wurde ein strukturiertes Ausbildungsprogramm erstellt, welches in Verbindung mit umfangreichen Vorerfahrungen im Bereich der osteologischen Diagnostik und Therapie zu einer durch die Landesärztekammern anerkannten Zusatzbezeichnung („Osteologe DVO“) führt. Diese Zusatzqualifikation wurde von den Ärzten der Praxis für Endokrinologie 2005 erworben und wird durch eine kontinuierliche Fort- und Weiterbildung zum Teil auch in von uns selbst als Vortragende organisierten Veranstaltungen aufrecht erhalten („rezertifiziert“).
Trotzdem ist es für uns wichtig, dass wir dadurch nicht nur als Umsetzer oder Erfüllungsgehilfen für die Leitlinien des DVO dienen, sondern uns nach wie vor bei jedem Patienten individuell Gedanken über das Risiko von Frakturen und selbstverständlich auch das Risiko therapeutischer Maßnahmen machen. Leitlinien beherzigen nie die Umstände einzelner Patienten, sondern können sich stets nur um statistisch nachweisbare Vorteile von Diagnostik und/oder Therapie kümmern. Wir hingegen haben es nicht mit Statistiken, sondern mit dem erkrankten Menschen zu tun.
[/mt_tab]
[mt_tab title=“Fortbildungs-CD“]
[mt_lineheader size=“4″]Osteoporose und Fortbildung[/mt_lineheader]
Die Osteoporose-Fortbildungs-CD zur Fortbildung der niedergelassenen und in Kliniken tätigen Ärzte und Apotheker entstand in einem gemeinsamen Projekt der Landesärztekammer sowie der Landesapothekerkammer Bayerns unter Mitwirkung von Prof. Dr. E. Heinen, Nürnberg, Prof. Dr. Franz Jakob, Würzburg u.a.
Hier einige Ausschnitte, die auf der CD durch filmischeAnimationen ergänzt werden:


[/mt_tab]
[mt_tab title=“Verschiedenes“]
Unsere Calciumtabellen: Nicht überall, wo 500 mg draufsteht, sind auch 500 mg drin !
Osteoporose-Fortbildungs-CD der Landesärztekammer Bayern unter Mitarbeit der Praxis für Endokrinologie.
Sie können diese CD jetzt in unserer Praxis im Wartezimmer benutzen, wir haben dazu ein PC-Terminal installiert, welches zusätzlich unsere Webseiten enthält.
9-Jahres-Studie aus der Praxis für Endokrinologie, Nürnberg als PDF-File (präsentiert auf dem 44. Symposium der Deutschen Gesellschaft für Endokrinologie vom 5. – 12. Mai 2000)
Seit 2006 existieren DVO-Leitlinien zur Prophylaxe, Diagnostik und Therapie der Osteoporose jeweils in einer Kurzfassung und einer ausführlichen Langfassung.
Stichwort: „Hüftprotektor“als PDF-File zum Download.
Originalarbeit zum Hüftprotektor aus dem New England Journal of Medicine (Oktober 2000) als Zusammenfassung
Hier aufgeführte Links zu anderen Webseiten geben nicht unter allen Umständen unsere Meinung zum Thema wieder!
[/mt_tab]
[/mt_tabs]